Czym jest insulinooporność?
Objawy, diagnostyka i skutki insulinooporności

Insulinooporność – czym właściwie jest tzw. odporność na insulinę?
Insulinooporność, nazywana potocznie „odpornością na insulinę” lub niepoprawnie insulinoodpornością, jest poważnym zaburzeniem gospodarki glukozy w organizmie. Zjawisko to polega na wytworzeniu się swoistej niewrażliwości (lub zmniejszenia się wrażliwości) komórek ludzkiego organizmu na insulinę.
Żeby lepiej zrozumieć zagadnienie insulinooporności, warto wspomnieć o podstawach funkcjonowania homeostazy węglowodanowej w ludzkim ciele. Po każdym spożytym przez nas posiłku pokarm trawiony jest w układzie pokarmowym do jak najprostszych substancji. W przypadku węglowodanów (pochodzących np. ze zbóż, owoców, słodyczy itp.) jest to glukoza. Ten prosty monocukier krąży we krwi i dostarczany jest do niemal wszystkich komórek ludzkiego ciała, gdzie przy udziale tlenu komórki uzyskują z niego życiodajną energię (mózg, mięśnie itd.).
 Każda ze wspomnianych komórek posiada w swoich błonach specjalne kanały transportujące glukozę, które bez odpowiedniej informacji są zamknięte. Dopiero gdy do receptorów błonowych na komórkach dostarczona zostanie insulina, kanały transportujące otwierają się i glukoza może przenikać przez błonę komórkową. Dla łatwiejszego zrozumienia tego procesu insulinę można porównać do klucza, który otwiera drzwi, przez które przechodzi glukoza. W przypadku powstawania insulinooporności kanały w komórkach, pomimo obecności insuliny, nie otwierają się lub wymagają znacznie większej ilości hormonu, by umożliwić glukozie przenikanie.
Każda ze wspomnianych komórek posiada w swoich błonach specjalne kanały transportujące glukozę, które bez odpowiedniej informacji są zamknięte. Dopiero gdy do receptorów błonowych na komórkach dostarczona zostanie insulina, kanały transportujące otwierają się i glukoza może przenikać przez błonę komórkową. Dla łatwiejszego zrozumienia tego procesu insulinę można porównać do klucza, który otwiera drzwi, przez które przechodzi glukoza. W przypadku powstawania insulinooporności kanały w komórkach, pomimo obecności insuliny, nie otwierają się lub wymagają znacznie większej ilości hormonu, by umożliwić glukozie przenikanie.
Przyczyny insulinooporności
Sama insulinooporność wynika z wielu patologicznych procesów, predyspozycji genetycznych lub chorób. Najczęściej powstaje w wyniku otyłości. Nadmiar tkanki tłuszczowej działa dwukierunkowo. Z jednej strony, zwiększa się masa ciała, więc potrzebna jest większa ilość insuliny, a z drugiej, adipocyty (komórki tłuszczowe) wytwarzają substancje, które zmniejszają wrażliwość innych komórek na insulinę. Poza otyłością ryzyko powstania insulinooporności w organizmie zwiększają takie choroby, jak np. PCOS (zespół wielotorbielowatych jajników) czy zespół Cushinga. Należy również pamiętać, że za zmniejszenie wrażliwości komórek na insulinę mogą odpowiadać niektóre leki! Są to na przykład niektóre antybiotyki (rifampicyna), leki przeciwnadciśnieniowe (diuretyki, niektóre betablokry) czy leki stosowane w zaburzeniach psychicznych (olanzapina).
Powikłania insulinooporności
Znając mechanizm zjawiska, jakim jest insulinooporność, łatwo wywnioskować, że skoro glukoza nie może wniknąć do komórek, pozostaje ona we krwi. Dlatego też głównym „objawem” insulinooporności jest podwyższenie stężenia glukozy we krwi oznaczane w laboratoriach lub samodzielnie przez pacjenta glukometrem. Co jednak znacznie ważniejsze, insulinooporność jest praktycznie definicją cukrzycy typu 2. Mechanizm tej choroby polega dokładnie na wytworzeniu niewrażliwości komórek na insulinę. Dla porównania rzadsza cukrzyca typu 1 (która występuje głównie u osób młodszych) wynika z uszkodzenia trzustki i braku insuliny. W cukrzycy typu 2 insulina produkuje na początku choroby wręcz więcej tego niezwykle cennego hormonu, jednak jego ilość i tak nie jest w stanie przełamać insulinooporności.
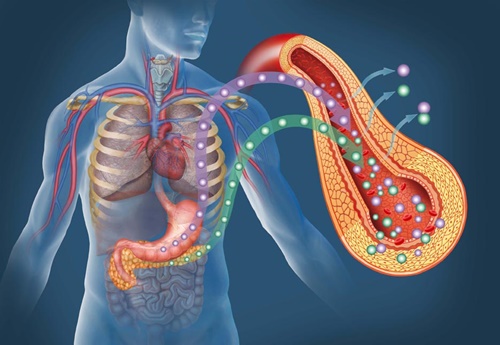 Można zatem powiedzieć, że skutki insulinooporności są jednoznaczne z powikłaniami cukrzycy. Zaliczamy do nich zawały serca, udary mózgu, zaburzenia funkcjonowania niemal wszystkich organów ludzkiego ciała, a dodatkowo zaburzenia psychiczne (takie jak np. depresja).
Można zatem powiedzieć, że skutki insulinooporności są jednoznaczne z powikłaniami cukrzycy. Zaliczamy do nich zawały serca, udary mózgu, zaburzenia funkcjonowania niemal wszystkich organów ludzkiego ciała, a dodatkowo zaburzenia psychiczne (takie jak np. depresja).
Diagnostyka insulinooporności
Podstawową metodą diagnozowania zaburzeń gospodarki węglowodanowej jest oznaczenie stężenia glukozy na czczo w pomiarach z osocza krwi żylnej. Należy pamiętać, że każda osoba po 40. roku życia lub młodsza obarczona ryzykiem rozwoju cukrzycy (osoby otyłe, o niskiej aktywności fizycznej) powinna raz w roku wykonywać takie badanie. U osoby zdrowej poziom glukozy będzie niższy niż 100 mg/dL. W przypadku osób, u których dochodzi do powstawania insulinooporności, (ale jeszcze nie cukrzycy), pomiar będzie wahał się w granicach 100-125 mg/dL. U osób z cukrzycą wynik przekracza 125 mg/dL (jednak, by rozpoznać cukrzycę, potrzebne są dwa pomiary, w których poziom glukozy przekroczył 125 mg/dL.
Czytaj więcej w temacie: Stan przedcukrzycowy - ostatni dzwonek dla pacjenta!
Krzysztof Pawlak
___________________________________
___________________________REKLAMA